Mitos y verdades sobre las Hernias de Disco y Dolor Lumbar. Una revisión bibliografica.
En esta nota me tome el tiempo de hacer una revisión bibliográfica y de artículos publicados sobre el tema. Todo lo que estas a punto de leer no lo digo yo, lo dicen las investigaciones. Es un tema muy controversial, por lo que me propuse aclarar un poco la situación sobre lo que se refiere al  dolor lumbar, hernia de disco y ciática. Planteo algunos interrogantes:
dolor lumbar, hernia de disco y ciática. Planteo algunos interrogantes:
¿Son las Resonancias Magnéticas la mejor manera para diagnosticar? ¿Las visceras y órganos pueden causar dolor lumbar? ¿El músculo Diafragma puede causar dolor lumbar? ¿Cuales son las mejores formas de tratamiento?
Espero que te sea útil y podamos debatirlo sin problemas ya que te servira la informacion si sos paciente, porque entenderas que te puede llegar a suceder y porque aparece el dolor, si sos alumno, aprenderas mas sobre las causas de las lumbalgias, y si sos Osteópata, te servira para explicarle a tus pacientes en consulta con estudios cientificos lo que pueda estar sucediendole.
Al final encontraras la referencia correspondiente de cada artículo involucrado en la nota. ¡Que la disfrutes!
En mi anterior post http://leonardooyola.com.ar/lumbalgias-dolor-ciatico-protusion-hernia-de-disco/ hablaba del mismo tema, en esta nota amplio la anterior, y te dejo temas para pensar y luego podamos debatir al respecto.
QUE ES UN DISCO INTERVERTEBRAL?
Disco es un nombre desafortunado para una extraordinaria estructura que une las vértebras. No existe, en ninguna etapa de la vida, algo parecido a un disco. En libros de anatomía y medicina, comúnmente se dibujan de manera que sean reconocibles como discos. Pero estos dibujos no se parecen en nada a su estructura real. En dibujos, discusiones y diagnósticos se representan semejantes a discos de playa que vuelan libremente.¡Pero no son como discos voladores! La bibliografia moderna sugiere que se les debería llamar 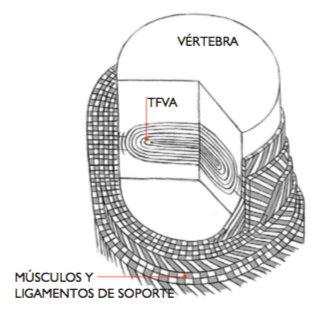 transductores de fuerza vivos y adaptables (TFVAs).
transductores de fuerza vivos y adaptables (TFVAs).
Los Discos o TFVAs están firmemente unidos a las vértebras adyacentes y están hechos del mismo material que tu oreja, al que se le añaden algunos ligamentos superfuertes. En 1934 un famoso estudio [1] mostró que el Disco o TFVA podría abombar y comprimir un nervio de la columna lumbar. Desde entonces, todo tipo de terapias han tenido como objetivo los Discos o TFVA. Los tratamientos actuales incluyen: técnicas manuales para manipularlo y colocarlo en su sitio (no estoy de acuerdo con esta frase, ya que no hay forma de colocar algo en su lugar que no se ha salido); técnicas quirúrgicas para eliminarlo o extirpar parte de él; técnicas en las que se inyecta un bloqueador del dolor. Los que practican estas distintas técnicas han documentado algunos resultados, pero nada ha demostrado tener éxito en el dolor lumbar.
El hecho de que muy distintas técnicas tengan como objetivo la misma estructura, sugiere que las lesiones del Disco o TFVA no son suficientemente comprendidas. Las lesiones del Disco o TFVA también sugieren algunos adjetivos muy duros, como ‘roto’, ‘colapsado’, ‘degenerado’, ‘herniado’ y ‘deslizado’. Estos términos por si sólo son suficientemente fuertes como para que dejes de moverte adecuadamente y puede que no te den una indicación real de lo que está pasando en el Disco o TFVA. Los Discos o TFVAs han llegado a ser tan famosos y se les ha echado la culpa de tantas cosas que la gente frecuentemente piensa en ellos como algo aislado.
La figura de la izquierda muestra un Disco o TFVA simplificado. Observa que está insertado a los huesos que le rodean y los anillos concéntricos que absorben las cargas hacen que se parezca a una cebolla achatada. Las articulaciones y vértebras están rodeadas por muchos ligamentos y músculos.
Los Discos o TFVAs se degeneran de forma natural. La degeneración es un proceso normal del envejecimiento de todos los tejidos. El Disco o TFVA está adherido a los huesos (vértebras) que lo rodean; están unidos entre si y envejecen y bailan juntos durante toda la vida. Al menos el 40% de la gente que no tiene dolor lumbar, tiene un Disco o TFVA abombado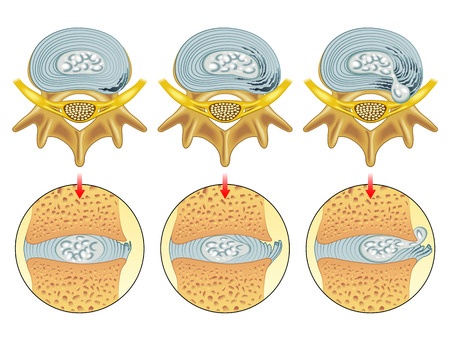 en su canal espinal; algunas veces, de forma considerable. Este hecho se conoce desde hace muchos años pero todavía no llega a ser un conocimiento común entre el público en general [2,3]
en su canal espinal; algunas veces, de forma considerable. Este hecho se conoce desde hace muchos años pero todavía no llega a ser un conocimiento común entre el público en general [2,3]
Los Discos o TFVAs nunca se desplazan. Envejecen, se abomban, algunas veces se hernian, y a veces comprimen un nervio o liberan sustancias químicas que lo irritan. A pesar de estos cambios que parecen dramáticos, esto no alarma necesariamente al sistema nervioso.
Los Discos o TFVAs cicatrizan lentamente, auque siempre quedan algunos pequeños defectos en sus bordes. Los cambios asociados a la edad muchas veces no pueden diferenciarse de los cambios tras una lesión. [4]
DOLOR LUMBAR
Algunas caracteristicas:
El dolor mecánico Lumbar afecta a un 80-85% de la población general en algún momento de su vida pudiendo provocar dolor agudo, rigidez, ausentismo laboral y discapacidad, y altos costos para el sistema sanitario [5]
Los síntomas cervicales y lumbares presentan perfiles de afectación idénticos, mientras que los síntomas torácicos presentan una tasa significativamente menor de dolor [6]
En los Estados Unidos por ejemplo, para personas de 45 años o menos, el dolor lumbar es la causa más frecuente de limitación de la actividad, siendo en las mujeres el doble de riesgoso que en los hombres. [7]
 COMO SE ESTA DIAGNOSTICANDO ACTUALMENTE?
COMO SE ESTA DIAGNOSTICANDO ACTUALMENTE?
Muchas veces, y desafortunadamente, la medicina relaciona el origen de la lumbalgia solamente a un problema discal (protrusión o hernia) y el tratamiento para ese diagnostico es la indicación de Antiinflamatorios / Analgesicos o la cirugía. En un alto porcentaje las personas asintomáticas son portadoras de una hernia discal. Los hallazgos de hernias discales en las resonancias magnéticas pueden ser coincidencias con la sintomatología del paciente. [8]
Muchas veces este error en el diagnostico posiblemente es producto de la falta de una evaluación completa, estática y dinámica, realizando los test pertinentes, escuchando la historia del paciente, y no solamente de la interpretación de un estudio de imágenes complementario, como lo puede ser una resonancia magnética.
Las pruebas de imagen no siempre son útiles en las lumbalgias, pues muchas de las anomalías que detectan, también las presentan las personas sanas. Además las pruebas de imágenes identifican diferentes tipos de lesiones, pero no son pruebas especificas. Es decir, que no siempre detrás de estos resultados existe una causa de lumbalgia. Incluso con examenes modernos, como la tomografía axial computarizada o con la resonancia magnética solo pueden proporcionar conclusiones parciales. [9]
Frecuentemente estas técnicas diagnosticas le son solicitadas a los médicos por la presión de los pacientes, debido a la expectativa de un diagnostico, mas allá de los incentivos de las grandes estructuras financieras que aportan para la realización de las pruebas de imágenes, pero estas variables no deberían prevalecer en el momento de la toma de decisión para el diagnostico. [10]
Los hallazgos de la degeneración espinal y discal en imágenes están presentes en altas proporciones de pacientes asintomáticos, aumentando con la edad. Muchas características degenerativas basadas en imágenes probablemente parten del envejecimiento normal y no asociado con el dolor. Estos hallazgos de imagen deben ser interpretado en el contexto de la condición clínica del paciente. [11]
En los pacientes con dolencias de la espalda, no es tan importante lo que se observe en una resonancia magnética, como la valoración de los síntomas y el resultado de la exploración física, y su concordancia con esas imágenes. Solo tiene sentido prescribir una resonancia magnética cuando los signos y síntomas sugieren que el dolor puede deberse a enfermedades sistémicas (como tumores) o en pacientes en los que esos síntomas y signos demuestre que es conveniente una operación. Restringir el uso de resonancia magnética a esos casos evitara diagnósticos erróneos, tratamientos inadecuados y costos innecesarios. [12]
Muchos profesionales de la salud de forma frecuente no consideran al cuerpo como una unidad, y es por ello que solo el tratamiento se centra en la zona lumbar, sin tener en cuenta todas las estructuras, tejidos y/o vísceras que puedan tener relación con el origen de la sintomatología.
Las imágenes observadas en una resonancia magnética no pueden ser consideradas el factor determinante para diagnosticar un  paciente. [12]
paciente. [12]
DOLOR LUMBAR Y VISCERAS
Varios estudios demuestran que el trabajo de movilizaciones y manipulaciones viscerales, trabajan favoreciendo la congestion circulatoria y la movilidad visceral, con la consecuente mejora del dolor lumbar. El mecanismo se explica por el origen de la invervacion visceral en correlacion con la invervación del sector lumbar. [13]
El mecanismo por el cual el dolor visceral provoca la referencia a las estructuras Lumbares parece implicar la convergencia neuronal. Los nervios simpáticos (sistema nervioso autonomo) http://leonardooyola.com.ar/homeostasis-sistema-nervioso-central-y-autonomo/, que proporcionan información visceral, convergen con los nervios somáticos (que dan informacion a los musculos por ejemplo) en la medula espinal. Debido a la baja proporción de receptores viscerales en comparación con los receptores somáticos (musculos, huesos, articulaciones) que ingresan a la medula espinal, [21] las sensaciones conscientes de dolor pueden malinterpretarse como derivadas de estructuras somáticas (musuclos, huesos, articulaciones). Esta convergencia es el mecanismo más obvio y mejor entendido por el cual la relación de movimiento alterada entre los órganos podría contribuir potencialmente a condiciones como el dolor lumbar [22].
DOLOR LUMBAR Y DIAFRAGMA
El diafragma http://leonardooyola.com.ar/el-diafragma/ es el músculo primario involucrado en la inspiración activa. Además de su función respiratoria, el diafragma también desempeña un papel importante en la estabilización de la columna vertebral durante las tareas de equilibrio y carga. [14]
El diafragma contribuye a la presión intraabdominal la modulación y juega un papel importante en la estabilidad espinal.[15,16,17,18,19]
Muchos estudios han demostrado que la actividad del diafragma tiene relación con el dolor lumbar. A veces por su hipertono, en algunas ocasiones, resultado de la compensación por la debilidad muscular abdominal, causada por lesiones como cirugias http://leonardooyola.com.ar/cicatrices-un-broche-a-nivel-de-los-tejidos/. En contraposición, en algunos casos pacientes con alteraciones respiratorias, se produce una fatiga diafragmatica y esto podria provocar dolor lumbar por falta de activacion del diafragma. [20]
¿PORQUE LOS TRATAMIENTOS CONVENCIONALES NO SON SUFICIENTES?
Los antiinflamatorios y los relajantes musculares, como todos los fármacos, tienen muchos efectos secundarios. Por ejemplo los antiinflamatorios producen acidez, ulceras, hemorragias digestivas y deben ser evitados especialmente por las personas mayores y las mujeres embarazadas.
Es mas, estos fármacos solo esconden el dolor (desconenctan la alarma) sin solucionar la causa (apagan el fuego). En todo caso, solo deberían tomarse durante unos días como máximo, mientras se diagnostica el origen del problema. Demasiada gente se automedica de forma continua, sin ser consciente de las graves complicaciones que esto implica.
En el caso de la hernia discál, la solución recomendada mas a menudo es la cirugía (nucleotomia, laminectomia, microcirugia, etc) Otra solución recomendada es el bloqueo del nervio (otra vez el ejemplo de apagar la alarma). Sin embargo. siempre debería ser el ultimo recurso, ya que toda operación quirugica tiene riesgos. Siempre se estará a tiempo de operar. Hay que tener en cuenta que la operación es irreversible: una vez operado, no hay vuelta atrás. Incluso la medicina reconoce que hasta el 50% de estas intervenciones fracasan. Hay cada vez mas médicos que opinan que estas operaciones deberían reservarse a casos muy concretos, y solo despues de que se hayan intentado otras terapias. En vista de su eficacia demostrada, la Osteopatía debería ser siempre la primera opción.
QUE PUEDE HACER LA OSTEOPATIA EN ESTOS CASOS?
 A diferencia de las soluciones tradicionales, la Osteopatía no se contenta con aliviar el dolor sino que busca y trata el origen del problema, a fin de evitar que este vuelva a surgir o empeore.
A diferencia de las soluciones tradicionales, la Osteopatía no se contenta con aliviar el dolor sino que busca y trata el origen del problema, a fin de evitar que este vuelva a surgir o empeore.
Los ajustes Osteopaticos específicos corrigen la falta de movilidad de algún segmento de la columna vertebral, del pie o del sistema visceral responsables de la hipermovilidad del segmento en conflicto (articulaciones u organos), el cual es el responsable del dolor. El Osteópata mejora la salud tu columna y la integridad de tu organismo de una manera natural, segura, sin el uso de cirugía o fármacos y, por lo tanto, libre de riesgos o efectos secundarios.
Otra ventaja es que al tratar el problema o la causa originaria, toda la columna vertebral se encuentra mas equilibrada. Por consiguiente el sistema nervioso funciona mejor, lo cual repercute favorablemente sobre la salud del organismo.
Una herramienta importante es el diagnostico y con ello podemos sumar la Kinesiologia Aplicada, tecnica que a traves del testeo muscular podemos detectar donde esta el origen del problema http://leonardooyola.com.ar/kinesiologia-aplicada-una-herramienta-de-diagnostico-holistica-e-integral/
Teniendo en cuenta que como profesional de la salud velo por los intereses de ustedes y de mis pacientes, me siento en la obligación de informarles de este y otros temas, que de otro modo, seguirían ocultos o deformados, o peor aún, presentados como todo lo contrario.
Espero que la hayas disfrutado. Que tengas un bello día, y no te olvides que es mas importante entender que saber !!!!
Por estos y mas motivos no dudes en consultarme soy un Kinesiólogo Certificado en Osteopatía con formación en PsciconeuroInmunologia. Puedo realizarte un examen global, evaluación exhaustiva y un tratamiento sobre la causa real de lo que te sucede. Pero no te olvides que además siempre puedes enfocar tu tratamiento en un equipo interdisciplinario Holistico, Nutricionísta, Medico, Fisioterapeuta, Kinesiólogo es decir que te observen globalmente.
Estoy para ayudarte. Podes enviarme un mail a osteopata@leonardooyola.com.ar o solicitar un turno al 11-5845-8494 (Llamadas, Whatsapp o SMS)
Saludos !
Referencias:
1 – Mixter, W.J. and J.S. Barr, Rupture of the intervertebral disc with involvement of the spinal canal. New Eng J Med, 1934. 211:210-215.
2 – van Tulder, M. et al, Spinal radiographic findings and non-specific low back pain. Spine, 1997. 22:427-434
3 – Hitselberger, W.E. and R.M. Witten, Abnormal myelograms in asymptomatic patients. J Neurosurg, 1968. 28:204-206.
4 – Explicando el Dolor – David Butler
5 – Hoy D, March L, Brooks P, Woolf A, Blyth F, Vos T, Buchbinder R. Measuring the global burden of low back pain. Best Pract Res Clin Rheumatol. 2010; 24(2): 155-65
6 – Abenhaim L, Suissa S, Rossignol M. Risk of recurrence of occupational back pain over three year follow up. Br J Ind Med. 1988; 45(12): 829-33.
7 – Kent PM, Keating JL. The epidemiology of low back pain in primary care. Chiropr Osteopat. 2005 Jul 26; 13: 13
8 – Jensen MC, Brant-Zawadzki MN, Obuchowski N, Modic MT, Malkasian D, Ross J. Magnetic resonance imaging of the lumbar spine in people without back pain. The new england Journal of Medicine. 1994; 331(2): 69-73
9 – Finch P. Technology Insight: imaging of low back pain. Nature Clinical Practice Rheumatology. 2006; 2(10): 554-61
10 – Chou R, Fu R, Carrino JA, Deyo RA. Imaging strategies for low-back pain: systematic review and meta-analysis. Lancet. 2009; 373:463-72
11 – Brinjikji W, Luetmer PH, Comstock B, Bresnahan BW, Chen LE, Deyo RA, Halabi S, Turner JA, Avins AL, James K, Wald JT, Kallmes DF, Jarvik JG. Systematic Literature Review of Imaging Features of Spinal Degeneration in Asymptomatic Populations. AJNR Am J NEuroradiol 2015; 36(4): 811-816
12 – Arana E, Royuela A, Kovacs FM, Estremera A, Sarasíbar H, Amengual G, Galarraga I, Martínez C, Muriel A, Abraira V, Gil Del Real MT, Zamora J, Campillo C. Lumbar spine: agreement in the interpretation of 1.5-T MR images by using the Nordic Modic Consensus Group classification form. 2010; 254(3): 809-17
13 – Tamer S, Öz M, Ülger Ö. The effect of visceral osteopathic manual therapy applications on pain, quality of life and function in patients with chronic nonspecific low back pain. J Back Musculoskelet Rehabil. 2017;30(3):419-425. doi: 10.3233/BMR-150424.
14 – Kolar P1, Sulc J, Kyncl M, Sanda J, Cakrt O, Andel R, Kumagai K, Kobesova A. Postural function of the diaphragm in persons with and without chronic low back pain. J Orthop Sports Phys Ther. 2012 Apr;42(4):352-62. doi: 10.2519/jospt.2012.3830. Epub 2011 Dec 21.
15 – De Troyer A, Loring SH. Action of the respiratory muscles. In: Macklem PT, Mead J, eds. Hand book of Physiology: Section 3: The Respiratory System Volume III, Parts 1 & 2: Mechanics of Breathing. New York, NY: Oxford University Press; 1986:443-462.
16 – Hodges PW, Cresswell AG, Daggfeldt K, Thorstensson A. In vivo measurement of the efect of intra-abdominal pressure on the human spine. J Biomech. 2001;34:347-353.
17 – Hodges PW, Eriksson AE, Shirley D, Gande via SC. Intra-abdominal pressure increases stifness of the lumbar spine. J Biomech.2005;38:1873-1880. http://dx.doi.org/10.1016/j. jbiomech.2004.08.016
18 – Kolar P, Sulc J, Kyncl M, et al. Stabilizing function of the diaphragm: dynamic MRI and synchronized spirometric assessment. J Appl Physiol. 2010;109:1064-1071. http://dx.doi.org/10.1152/japplphysiol.01216.2009
19 – Panjabi MM. The stabilizing system of the spine. Part I. Function, dysfunction, adaptation, and enhancement. J Spinal Disord. 1992;5:383-389; discussion 397
20 – Lotte Janssen sa,∗,Simon Brumagnea, AlisonK .McConnellb ,Greet Hermansc, Thierry Troostersa,d, Ghislaine Gayan-Ramireze. Greater diaphragm fatigability inindividuals with recurrent low back pain. Respiratory Physiology & Neurobiology188(2013)119–123
21 – Cervero, F., 1995. Visceral pain: mechanisms of peripheral and central sensitization. Ann. Med. 27, 235e239.
22 – Cervero, F., 2000. Visceral pain-central sensitisation. Gut 47 (Suppl. 4), iv56eiv57

excelente nota, gran profesional leonardo muy humano
Muchas Gracias Martín !!! Abrazo grande
Maravilloso y clarísimo!!!
Muy interesante!!… gracias… de a poco uno va entendiendo que le pasa.
👏
Gracias por compartir este artículo, las cervicales son para cuidarlas,
las malas posturas dañan bastante